Ситуация в больницах определяется тремя практическими слоями: состоянием стационарной инфраструктуры (оборудование, маршрутизация пациентов, логистика), доступностью врачей (время ожидания и география) и управлением программами/финансированием. Чтобы разобраться без общих слов, полезно разделить проблемы на измеряемые процессы и проверить результат коротким алгоритмом по факту оказания помощи.
Краткая сводка по состоянию больниц
- Инфраструктура стационара - это не только аппаратура, но и маршруты пациента, запасы, ИТ и работа диагностических окон.
- Доступность врача чаще "ломается" на регистратуре, расписании и маршрутизации, а не на формальном наличии ставок.
- Кадровый дефицит проявляется в узких специальностях и в перегрузе дежурных контуров; решается комбинацией обучения, перераспределения и телемедицинских протоколов.
- Новые программы дают эффект, когда у них есть измеримые цели, владелец процесса и регулярная сверка факта с планом.
- Финансирование меняет поведение системы: неверные стимулы создают очереди, "перелив" в платный сектор и бумажную отчётность вместо результата.
Текущая инфраструктура стационаров: оборудование и логистика
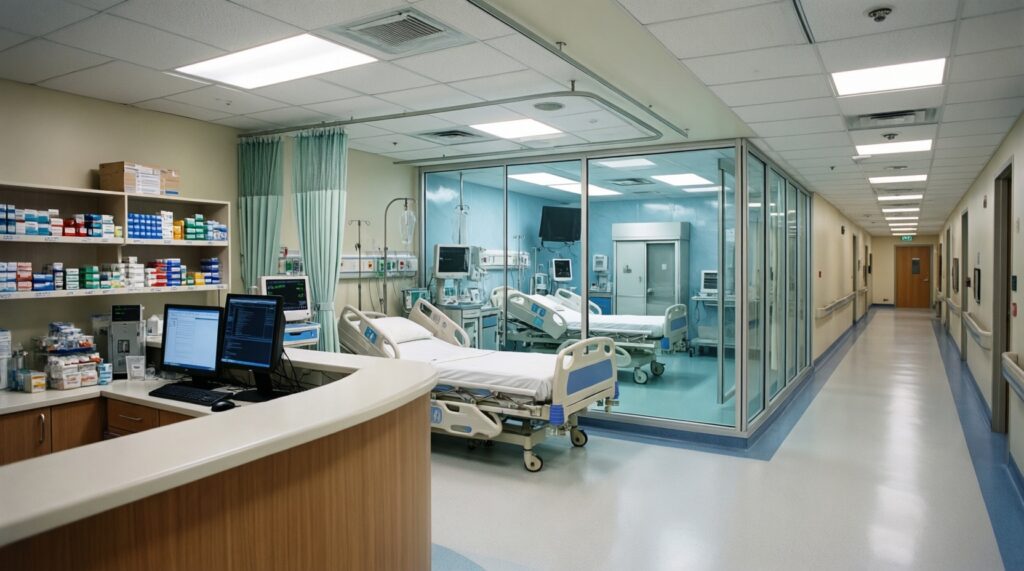
Инфраструктура стационара - это совокупность материальных и организационных условий, обеспечивающих непрерывность лечения: от приёмного отделения и диагностики до коечного фонда, лекарственного обеспечения, стерилизации, ИТ-систем и транспортной логистики внутри учреждения. Важно отделять "наличие оборудования" от его доступности в потоке пациентов: аппарат может стоять, но быть недоступным из‑за графиков, расходников или персонала.
Границы понятия включают: маршрутизацию (кто и куда направляет), пропускную способность ключевых узлов (КТ/МРТ, операционные, реанимация, лаборатория), снабжение (лекарства, расходники, кислород), инженерные системы (электропитание, вентиляция, стерильные зоны), цифровые контуры (расписания, ЭМК, направления). Не включаются клинические исходы как таковые - они зависят также от кадров и клинических протоколов, хотя инфраструктура задаёт "потолок" качества.
Практический ориентир для руководителя: инфраструктура - это очередь и время цикла. Если пациент "теряется" между кабинетами и ожиданием, стационар фактически работает как разрозненные подразделения, даже при современном оснащении.
Доступность врачей в регионах: время ожидания и территориальные диспропорции
Доступность врача - это способность системы обеспечить контакт пациента с нужной компетенцией в приемлемый срок и в подходящем формате (очно/удалённо/выезд). На практике это управляемая механика, где ключевые рычаги - расписание, маршрутизация и правила приоритизации.
- Единая точка входа: регистратура/контакт-центр/портал должны работать по одинаковым правилам записи и перенаправления, иначе "окна" есть, но пациент их не видит, когда пытается записаться к врачу онлайн.
- Классификация обращения: первичный/повторный, плановый/срочный, профильный/смежный; без этого врачей "забивают" нецелевыми визитами.
- Шаблоны расписаний: доля времени на первичных, повторных, интерпретации исследований, консилиумы; при отсутствии шаблонов возникают скрытые очереди.
- Маршрутизация по уровню помощи: часть потока должна уходить в дневной стационар, амбулаторию, телемедицину или выездные формы, включая вызов врача на дом для маломобильных.
- Управление узкими местами: диагностика и лаборатория часто ограничивают доступность сильнее, чем приём; их расписания должны "стыковаться" с клиникой.
- Территориальная связность: при дефиците специалистов в малых населённых пунктах необходимы межрайонные маршруты, выездные бригады и дистанционные консультации.
- Прозрачность для пациента: понятные сроки, альтернативные площадки и подсказки "куда идти дальше", включая направление в медицинские центры рядом, если у государственной сети нет доступного окна по клинически допустимым срокам.
Кадровый состав: дефицит специальностей и пути подготовки
Кадровая ситуация проявляется не абстрактно, а в повторяющихся сценариях, где "не хватает врача" означает разрыв в процессе оказания помощи. Ниже - типовые случаи и как их распознать в операционном управлении.
- Перегруз первичного звена: терапевт/педиатр занят "бумажными" визитами, а клинически сложные пациенты не получают времени. Решение: перераспределение задач (медсестринские протоколы, администраторские функции), корректировка доли первичных/повторных.
- Дефицит узких специалистов (эндокринолог, невролог, кардиолог и т.п.): очередь растёт, повторные визиты съедают слоты. Решение: протоколы повторов, часть контроля в первичное звено, телемедицинские "вторые мнения".
- Слабое дежурное покрытие: ночью/в выходные фактически сужается профиль помощи. Решение: стандартизация дежурных маршрутов, обучение смежных специальностей базовым действиям, договорённости о межучрежденческих дежурствах.
- Выгорание и текучесть: формально ставки закрыты, фактически - низкая доступность из-за больничных и увольнений. Решение: управление нагрузкой, упрощение документооборота, устойчивые графики.
- Провал наставничества: молодые специалисты есть, но не "встраиваются" в поток. Решение: программы адаптации, разборы случаев, закрепление куратора, поэтапный допуск к сложным задачам.
Пути подготовки здесь понимаются широко: не только ординатура, но и локальные учебные контуры (симуляционные тренинги, клинические разборы, стандартизированные маршруты), которые быстро повышают пропускную способность без потери качества.
Новые программы здравоохранения: цели, механизмы и показатели эффективности
Новые программы в здравоохранении работают, когда они переводят политическую цель в управляемый процесс: назначен владелец, определены входы/выходы, есть контроль по факту и корректирующие действия. Иначе программа превращается в отчётность и разрозненные закупки.
Что обычно даёт эффект
- Ясная цель в терминах процесса: не "улучшить доступность", а "снизить долю нецелевых визитов" или "встроить диагностику в маршрут без повторных визитов".
- Единый маршрут пациента между уровнями помощи и учреждениями (кто направляет, куда, по каким правилам).
- Поддержка ИТ: расписания, электронные направления, контроль статусов исследований, чтобы пациент не ходил "за бумажкой".
- Перенос части нагрузки в амбулаторный контур, дневной стационар, выездные формы, где клинически допустимо.
- Управление спросом: корректные правила записи, приоритизация, маршрутизация повторов.
Ограничения, которые нужно принять и учесть

- Нельзя компенсировать дефицит кадров одной цифровизацией: если нет исполнителя, "электронная очередь" лишь фиксирует проблему.
- Показатели легко исказить, если они не привязаны к клинической логике (например, формальное сокращение ожидания за счёт лишних перенаправлений).
- Риски неравенства: улучшения в крупных центрах могут ухудшить доступность в малых территориях без межрайонной логистики.
- Сопротивление изменениям: без обучения и поддержки сотрудников новые правила записи и маршруты "обходят" вручную.
Финансирование стационарной помощи: модели распределения и их последствия
Финансирование задаёт стимулы: какие виды помощи выгоднее оказывать, как распределяется нагрузка и что происходит с очередями. Ошибки чаще связаны не с "малостью денег", а с тем, какие действия система поощряет.
- Миф: платный сектор всегда разгружает стационар. На практике платные медицинские услуги могут вытягивать специалистов из государственных потоков и создавать "двухскоростную" доступность, если нет правил совместительства и контроля расписаний.
- Ошибка: оплачивать объём без контроля маршрута. Это стимулирует лишние повторные визиты, госпитализации "на всякий случай" и рост диагностики без клинической необходимости.
- Ошибка: не учитывать стоимость узких мест. Если финансирование не покрывает расходники/сервис ключевого оборудования, простаивают операционные решения и растёт очередь "в ожидании диагностики".
- Миф: ДМС автоматически решает доступность. Даже если страховка ДМС цена кажется оправданной, реальный доступ определяется сетью клиник, лимитами, маршрутизацией и тем, как страховая управляет направлением пациента.
- Ошибка: путать бюджетирование с управлением производительностью. Деньги без изменения расписаний, ролей и процессов редко дают устойчивый эффект.
Реальные практики улучшения доступа: успешные кейсы и пошаговые рекомендации
Мини-кейс 1 (про поток): стационар столкнулся с "невидимой очередью" на консультации узкого специалиста. Решение дали не дополнительные ставки, а изменение маршрута: повторные визиты перевели в дистанционные разборы результатов, первичные - по клиническим триаж-правилам, а диагностические окна синхронизировали с приёмом. Итог измеряли не отчётами, а долей завершённых маршрутов "в одно касание".
Мини-кейс 2 (про географию): в районе с разреженной сетью врачей организовали выездные дни и дистанционные консилиумы с межрайонным центром; запись сделали через единый канал, а транспорт пациента - по предопределённым правилам приоритета. Устойчивость обеспечили расписаниями и регламентом "кто принимает решение о направлении".
Пошаговый алгоритм проверки результата (коротко)
- Определите один маршрут: например, "подозрение на X → консультация → диагностика → решение → лечение/наблюдение".
- Зафиксируйте 3-5 контрольных точек: запись, первый контакт, проведение исследования, выдача заключения, старт лечения.
- Снимите факт по 10-20 реальным пациентам (выборка из разных дней/смен) и отметьте, где возникли ожидания/повторы/потери направления.
- Найдите одно узкое место (максимальная задержка или максимальное число "возвратов") и сформулируйте гипотезу причины: расписание, правило маршрутизации, отсутствие расходников, роль персонала.
- Внесите одно изменение на 1-2 недели (шаблон расписания, правило повторов, синхронизация диагностики, выездная смена) и повторите замер по тем же точкам.
- Закрепите регламентом: кто владелец процесса, где фиксируется факт, как часто проводится сверка и что считается отклонением.
Разъяснения по типичным практическим ситуациям
Почему "врач есть", но записаться всё равно невозможно?
Чаще всего слоты съедают повторные визиты, несинхронизированная диагностика и ручная маршрутизация. Проверьте шаблоны расписаний и правила приоритизации, прежде чем расширять штат.
Когда оправдано направлять пациентов в медицинские центры рядом?
Когда государственный маршрут не укладывается в клинически допустимые сроки или отсутствует нужная диагностика/специалист. Направление должно быть встроено в единый план ведения, чтобы не терялись результаты.
Как безопасно организовать вызов врача на дом, чтобы не "убить" поликлинику?
Нужны критерии отбора (маломобильность, острые симптомы, эпидриски) и отдельные выездные окна в расписании. Без этого выезды начинают конкурировать с приёмом и увеличивают очередь.
Как сочетать платные медицинские услуги и доступность по ОМС в одном учреждении?
Разведите расписания и правила записи, контролируйте совместительство и реальную доступность слотов по ОМС. Конфликт интересов возникает там, где один и тот же ресурс "продаётся" дважды без прозрачных регламентов.
На что смотреть при выборе ДМС, кроме того, какая страховка ДМС цена?
Проверьте сеть клиник, порядок направления к узким специалистам и лимиты на диагностику/госпитализацию. Важно, как быстро согласуются исследования и есть ли альтернативные маршруты при отсутствии окон.
Что сделать в первую неделю, если цель - помочь пациентам записаться к врачу онлайн без сбоев?
Сведите все каналы записи к единым правилам, уберите "серые" списки ожидания и настройте понятные статусы направления. Затем проверьте на реальных сценариях, где пациент теряет шаг маршрута.



